近年来过敏儿童的发病率逐年升高,由于危害程度不高,并未受到家长重视,造成了一些过敏相关疾病的延误诊治。
另外,过敏是全身性疾病,分散在不同的科室。就像接下来要为大家讲解的这些疾病,湿疹、寻麻疹、特应性皮炎属于皮肤科;过敏性鼻炎、鼻窦炎、腺样体肥大、分泌性中耳炎属于耳鼻喉;过敏性结膜炎要看眼科;支气管哮喘、慢性咳嗽则要看呼吸科。食物过敏虽然也引起上述各系统症状,但它引起的消化道症状更为典型,例如便秘、便血、呕吐、腹泻、血丝便等,这部分患儿就主要去消化科就诊了。
但一个过敏体质的孩子,往往会同时存在几个系统的症状,几个系统症状又往往是互相影响、互为因果的。所以,单一学科的诊治不利于疾病的整合,不利于过敏相关疾病的控制和管理。
我们将各种过敏相关疾病进行整合,把有着特殊体质的这群孩子聚集在一起,针对每个孩子的具体情况,进行个性化的管理和规范化的诊疗,为这群孩子和家长,提供更加专业,更加周到,全面的,医疗服务和帮助。
世界过敏组织(WAO)在每年4月份会举办“世界过敏周”活动,旨在提高人们对过敏性疾病的认识,并倡导和规范过敏性疾病的诊断、管理和预防等方面的培训学习。
为了增进医患之间的有效沟通,更好的为患儿和家长服务,我们呼吸过敏中心,响应世界过敏组织的号召,为大家筹备了这一系列,过敏相关疾病的讲座,希望家长们能从中受益。
过敏很复杂,是一个博大精深的领域,需要我们临床医生和变态反应研究人员进一步去探索和深入研究。下面就跟大家谈一谈我所认识的过敏,和这一系列困扰家长,和孩子们的过敏相关疾病。过敏相关疾病的临床症状,细心的家长们应该都不陌生了,我在这里只做一个归纳性的总结,并针对各种过敏相关疾病讲一些必要的防护知识。为了方便家长们更好的理解过敏相关疾病,我还是想花一些时间为大家普及一下机制的东西。因为在临床工作中我搜集到的家长们的一些常见问题,是需要一些必要的过敏基础知识和反应原理来解释清楚的。我会尽量用一些图片配合通俗的语言来表述,希望不会太枯燥。因为内容较多,我把课程分为两个部分,第一节课讲过敏基础知识和反应原理,第二节课讲常见过敏相关疾病的诊疗。
【什么是过敏】
过敏顾名思义就是过度敏感,是机体接受过敏原,比如说花粉、粉尘、食物、药物、寄生虫等的刺激后,引起的组织损伤,或生理功能的紊乱,属于异常的,或病理性的免疫反应。我们日常遇到的皮肤过敏、皮肤瘙痒、寻麻疹,都是一种过敏反应。

过敏原对我们所有人而言,都属于外来入侵者。正常人对花粉之类的“不危险”的入侵者,只需要将它清除出去或者消灭掉,就算完事。但对于特应性体质的人来说,他们免疫系统的安保制度过于严格。肥大细胞是这里的一组卫兵,卫兵会把普普通通的小花粉当做专管对象。一旦小花粉被它们抓住,就会被画了像拿到手里。一旦再有相同或相近的花粉闯了进来,它们就会发起声势浩大的排异斗争。在肥大细胞的召唤和命令下,各成员/被/动员起来参与这场“斗争”。其中主要成员之一,就是大名鼎鼎的嗜酸性粒细胞。大量嗜酸性粒细胞导致的嗜酸性粒细胞性炎症,导致了相应的气道反应,从而引起过敏性鼻炎、过敏性结膜炎、支气管哮喘等过敏性疾病。所以说,过敏反应的定义,严格来说,应该是特应性体质的人,受到(同一抗原物质)(再次刺激)后产生的一种异常的或病理性的免疫反应。
【过敏的发生机制】
临床中家长们经常会有这样的疑问:我之前给孩子吃了不过敏,怎么就过敏了呢?上面的讲解应该很好的回答了您的问题。我们说过敏,一定不是孩子第一次接触就过敏了,小花粉第一次进了,我们的安保系统还不认识它,当它再次进来,才会被识别并进行攻击。它需要一个被致敏-再过敏的过程。
我们来看看,小花粉进入到人体以后,我们的免疫系统发生了怎样的变化?我们的身体发生了哪些变化呢?
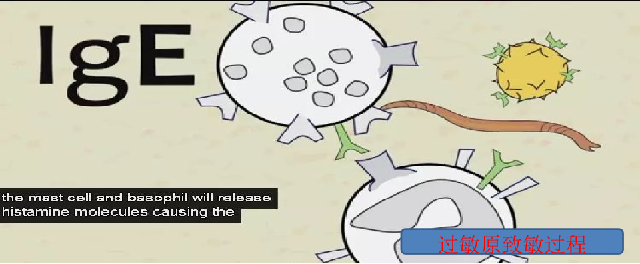
大家来看这张图,当机体和抗原(就是过敏原)第一次接触时,往往不会发生临床反应。在过敏原的首次刺激下,免疫系统中浆细胞,分泌一种叫IgE的抗体,像一个一个的小叉子结合到肥大细胞上。这个过程叫做“致敏”。有些人的免疫系统比别人更容易产生IgE,他们就是传说中的“过敏体质”。
被致敏的机体,再次接触同一抗原时,才会发生过敏。但是发生过敏的时间不一定。快者再次接触后数秒钟发生,慢者就需要数天甚至数月的时间。被“致敏”的机体,如果不再接触相同的过敏原,就不会发生过敏。一旦再次接触相同的过敏原,肥大细胞上相邻的两个IgE抗体,就会结合这种过敏原,使肥大细胞被活化并发出警报,迅速召集人马。免疫系统收到警报,主要的成员 “肥大细胞”和“嗜酸性粒细胞”,就会分泌大量的炎性介质,导致毛细血管扩张,血管通透性增加,平滑肌收缩、腺体分泌增加等一系列过敏反应的发生。可表现为全身各系统症状,轻则起疹子、皮肤瘙痒,眼睛发红,鼻塞、喷嚏、流涕,重则声音嘶哑、a4ed过敏,顾名思义就是过度敏感,是机体接受过敏原,比如说花粉、粉尘、食物、药物、寄生虫等的刺激后,引起的组织损伤,或生理功能的紊乱,属于异常的,或病理性的免疫反应。我们日常遇到的皮肤过敏、皮肤瘙痒、寻麻疹,都是一种过敏反应。
所以,对于过敏,千万不要掉以轻心。尤其合并两个以上系统症状时,往往提示发生了严重的过敏反应,需要及时就医,以免延误病情造成严重后果。一旦发生严重过敏反应,第一时间肌内注射肾上腺素,是抢救及时的关键。如果离医院较远或情况紧急,建议拨打急救电话,乘急救车赶往医院,一旦情况紧急,急救车上的肾上腺素随时可用。
【影响过敏的因素】
通过上面的讲解,我们知道了,过敏,是人体对正常物质的超敏反应。那么为什么有的人过敏,有的人不过敏呢?我们来看看影响过敏的这些因素?
过敏的发生,是一个里应外合多种因素共同作用的结果,在多种因素的共同作用下,过敏体质的人,在过敏原的刺激下产生了过度的免疫防御。也就是说发生过敏需要有以上三个要素:过敏体质的人,影响过敏的各种因素,最重要的还要有过敏原的刺激。
【影响过敏的因素——过敏原】
说起过敏原,经常会有家长问,我们生活的环境,到处都是过敏原,查过敏原有用吗?查了也没办法回避!我想告诉大家,虽然过敏原数不胜数,但在致病过程中起作用的,往往是一些常见的过敏原。这些常见的过敏原,是可以通过我们的检测手段识别出来,并进行有针对性的回避。
另外,即使是过敏体质,没有足够过敏原的刺激,一般也不会发生过敏。环境中过敏原的含量越少,越不容易发生过敏。我们可以想一想,其实很多人,是需要很多年过敏原的刺激,才会出现明显的过敏症状。这就是家长们经常说的,+“我的过敏性鼻炎,是最近两年才得的。”也就是说,虽然祖辈遗传给我们的过敏体质不能更改,至于什么时候发生过敏,是不是会发生过敏,都是不一定的。这很大一部分,取决于您对过敏性疾病的重视程度。所以尽量减少过敏原的暴露,减轻机体的过度防御,从而达到减轻过敏症状、延缓过敏发生、甚至终止过敏进程的目的。
【影响过敏发生的因素一:遗传因素】
影响过敏发生的因素中,遗传因素占有很重要的地位。遗传基因是祖辈遗传给我们的,虽然不能干预。但它对孩子患过敏性疾病机率的预测,对我们过敏家庭是有很重要的指导意义的。
有调查研究显示,如果父母双方都没有过敏,孩子有5-15%的机率发生过敏,;如果父母双方有一方过敏,孩子发生过敏的机率有20-40%;如果父母双方都有过敏,孩子发生过敏的机率占40-60%,如果父母双方都过敏,并且有相同的过敏症状,那么孩子过敏的机率有60-80%。
所以说我们关注过敏,要从关注过敏家庭开始。父母双方要注意排查自己的过敏性疾病家族史。如果父母中有过敏性疾病家族史,那么孩子从出生开始,就要尽量减少过敏原的暴露,尽量减少可能诱发过敏的危险因素。而且在孩子的整个成长过程中,要时刻关注孩子,一旦出现了过敏相关疾病的迹象,一定尽早到医院就诊,早诊断早治疗,对生命早期的这种过敏症状及时干预。
例如有的孩子两三个月的时候就有可能出现过敏性结膜炎症状,表现为揉眼睛,或者用额头在大人身上蹭来蹭去,经常眼泪汪汪的,一出门、一见风就容易流泪。另外我在门诊发现,鼻黏膜过敏的症状,也越来越多的在小婴儿中体现,很多孩子会出现鼻塞、揉鼻子、打喷嚏的症状。6个月以下的小婴儿,家长的阐述经常是,嗓子呼噜,吃奶呛奶,不爱吃奶,纳奶时哭闹,容易烦躁,睡眠不踏实。经过检查,多数情况,都是因为鼻子堵塞所致,我们在门诊协助家长彻底有效的鼻腔冲洗后,多数孩子上述症状都得到了缓解。这种情况容易和缺钙相混淆,要注意鉴别。
【影响过敏发生的因素二:早起暴露】
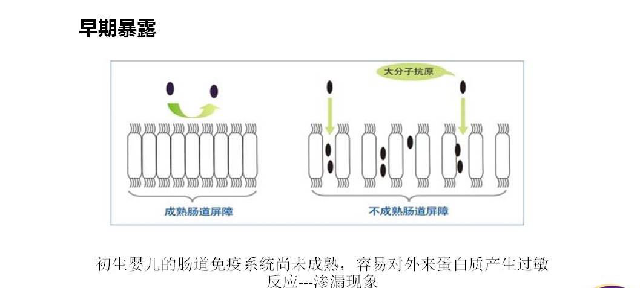
我们来看一下这张肠道屏障示意图,成熟的肠道屏障是一个细胞挨着一个细胞排列很紧密的,缝隙很小,只允许氨基酸或者一两个氨基酸组成的短肽通过肠道屏障,进入血液,成为人体的营养。但是小婴儿肠道上皮发育不成熟,肠道黏膜细胞中间的间隙比较大,不能完全消化的蛋白质多肽通过肠壁进入到血液系统人体不认识就会发生过敏反应,这就是小婴儿肠道过敏的一个很重要的因素。新生儿肠道屏障功能尚未建立,生后一个月的时候才初步形成。另外,新生儿的肠道微生态系统还不够完善,胃肠道局部免疫水平较低,就更容易对外来蛋白质产生过敏反应。所以我们强调,新生儿出生后第一口奶至关重要,因为母乳是同种异体蛋白,是最低敏的食物,所以我们强调新生儿必须母乳喂养,如果没有母乳,建议使用低敏配方奶粉。尽量不用普通配方奶粉。
【影响过敏发生的因素三:免疫状况】
孩子所处的免疫状态跟过敏性疾病的发生有很大的关系。小婴儿肠道共生
菌群失调,出生后肠道益生菌的微生态屏障尚未建立,对病原菌的获得性免疫尚未形成,导致了T-辅助细胞分化出现歪斜,Th2占优势,所以更容易导致过敏的发生。
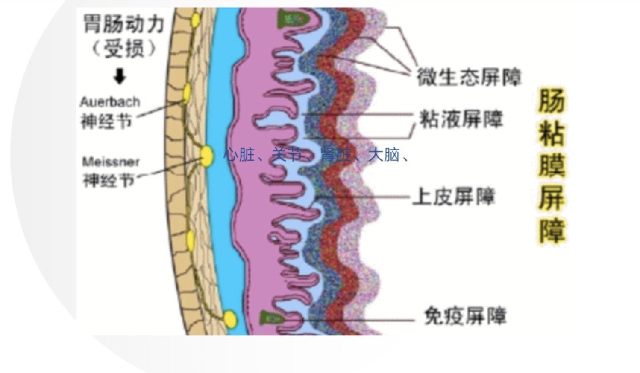
大家看这张图,这是我们人的肠道黏膜屏障的示意图,最里层是微生态屏障,第二层是黏液屏障,第三层是上皮屏障,第四层是免疫屏障。第一层微生态屏障住着大量的益生菌和益生元,益生元是益生菌的食物。外界的营养物质必须先通过最外层的微生态屏障,才能进入肠道上皮,再进入毛细血管,最后才能进入免疫屏障。所以说,肠道微生态屏障发育越好,孩子过敏就越少。所以说益生菌能防止过敏,过敏的孩子,适当补充益生菌、益生元可以减轻过敏,是有道理的。
【环境因素——“卫生假说”】
卫生假说”认为:过敏性疾病发生率的增加,可能与人类生活环境,尤其是卫生条件的改善有关。适 度的微生物刺激,是形成机体正常免疫功能和口服耐受所必需的。也就是说,婴幼儿早期接触到的菌群越少,越不利于自然免疫系统的发育,越容易导致患过敏性疾病的倾向。童年期接触大量的感染因子有利于孩子免疫系统的建立。孩子们在随着接触外界变应原的同时,免疫系统逐渐增强,抗感染、抗过敏的能力逐渐增强,可以减少感染和过敏反应的发生。
所以说我们讲卫生,并意味着要消灭环境中自然存在的病原菌。真正的卫生是坦然的去接触周围正常菌群,这个生态平衡,是人类进化亿万年形成的,只有去维护这种平衡,才能更健康。
【剖宫产对孩子过敏性疾病的发生率有影响吗】
剖宫产对孩子的影响是多方面的,它可以增加孩子过敏的风险达三倍以上。
首先,孩子没有经过正常的产道分娩,对母亲产道病原菌获得性免疫的机会缺失;另外,没有经过产道分娩,会影响母乳的分泌,就会导致孩子过早的使用人工喂养,那么孩子就过早的接触了异种完整蛋白,从而导致过敏的风险增加。再者,母乳是有菌的,可以帮助孩子建立肠道的微生态环境。一旦剖宫产,可能导致预防性的抗菌素使用,杀死了母乳内的益生菌,不利于新生儿肠道微生态的建立。
【过敏反应的分型】
过敏反应分4型,我们平常所说的“过敏”,经常指I型变态反应,属于IgE介导的速发型变态反应。 I型变态反应具有明显的个体差异和遗传倾向。像过敏性鼻炎、结膜炎、支气管哮喘、急性寻麻疹,口腔过敏综合征、血管炎性水肿都有I型变态反应的参与。另外由进食某种过敏食物诱发的恶心、呕吐、腹痛、腹泻等胃肠道反应,还有涉及多个器官的严重过敏反应,包括过敏性休克也都属于I型变态反应。I型变态反应可以通过血清特异性IgE和皮肤点刺实验来明确过敏原。
食物过敏相对复杂,它除了常见的I型变态反应,还有II型IgG或IgM介导的变态反应,III型免疫复合物型,也叫迟发型变态反应。像我们儿科的湿疹、嗜酸细胞性胃肠炎等,经常是IgG介导的,而不是IgE介导的。参与食物过敏的,还有细胞介导的IV型变态反应,食物蛋白诱发的直肠结肠炎,小肠结肠炎综合征等都属于IV型变态反应。其实IV型变态反应主要发生在皮科,比方说皮肤科的接触性皮炎。
有人说,孩子得了湿疹、鼻炎不用治疗,3岁以后就好了?
我们说过敏反应的发生是遵循一定规律的,这种规律与年龄呈现一定相关性。 生命早期发生的食物过敏或湿疹可逐渐演变为过敏性鼻炎、支气管哮喘等其他过敏性疾病。随着孩子年龄的增长,孩子的胃肠功能逐渐完善,消化能力增强了,肠道的微生态系统形成了,黏膜屏障成熟了,绝大多数孩子的过敏症状确实会有所缓解或消失。但仍有一部分孩子会有症状,或进一步发展为其他问题。过敏症状很可能会随着时间的推移不断变化,甚至会越发展越难治。 所以说,过敏性疾病需要积极面对,积极预防,而不是等他自然好。
【过敏进程的阻断作用】
过敏进程往往在2-3个月大的宝宝以湿疹开始,幼儿期趋向缓解。但随之而来的过敏性哮喘和过敏性鼻炎,患病率将在学龄前及学龄期达到高峰,并且可能一直存在。所以症状消失了并不代表不过敏了,它可能只是换了一种方式来表现而已。所以生命早期过敏历程的阻断对过敏性疾病的防治意义重大。
【回避过敏原的必要性】
所以说,尽早明确过敏原,进行有针对性的回避,尽量减少过敏原的暴露,减轻机体的过度防御,减轻炎性反应,在过敏性疾病的的防治中起着至关重要的作用。一定不能像我们的家长所说,过敏性疾病是遗传来的,过敏原防不胜防,治不好,不用治,能自己好。过敏性疾病发生时,如不进行及时的干预和治疗,过敏性疾病,很有可能,会困扰我们一生。